Hemanjiom ve Damar Anomalileri
Çoğunluğu doğumda var olan veya kısa süre sonra ortaya çıkan, 1/1500 doğumda görülen, olguların ½ si baş ve boyun bölgesinde olan ve damarsal oluşumlardan kaynaklanan anormal oluşumlardır.
Damarsal Anomaliler iki ana grup içinde sınıflandırılırlar.
- Hemangiomalar (infantil hemanjioma)
- Vasküler Malformasyonlar
Hemanjioma ve Vasküler Malformasyonların arasındaki farklar
*Hemanjioma sıklıkla doğumu yaptıran ebe, hemşire veya doktor tarafından küçük leke halinde farkedilir ve hemanjiomlar doğumdan birkaç hafta sonra hızla büyümeye başlar.
*Vasküler malformasyonların çoğu doğumda mevcuttur. Çocuk büyüdükçe vasküler malformasyonlar da çocukla birlikte orantılı olarak büyümeye devam eder.
*Hemangiomlar giderek koyulaşan koyu kırmızı renge dönerler. Malformasyonlar ise mavimsi renkte olup değişmezler.
HEMANJİOMLAR (İnfantil Hemanjioma)
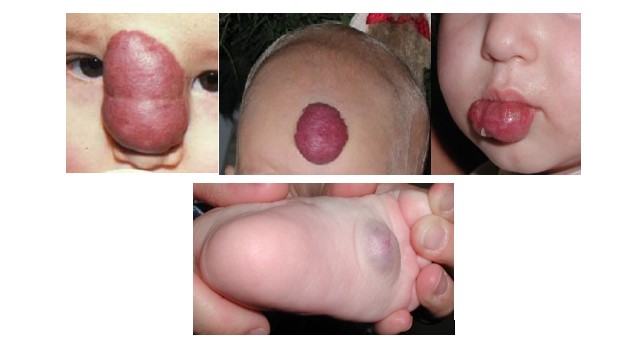
Resim 1: Burun üstü, alın ,alt dudak ve ayak tabanında infantil hemanjiomalar
Hemangiomlar sıklıkla baş-boyun yöresinde (% 65), daha sonra sırasıyla gövde (% 25), kol ve bacaklarda görülürler. Hemangiomlar ayrıca vücutta lenf nodları, dalak, karaciğer, timus, sindirim sistemi, üriner sistem, safra kesesi, pankreas ve adrenal glandlarda, beyinde ve spinal korda da yerleşebilir. Hemangiomlar doğum sonrasındaki aldıkları şekillere göre de isimlendirilirler. Çilek hemangioma (strawberry hemangioma), kiraz hemanjioma (cherry hemangioma, şarap lekesi (port-wine stain) gibi.
Hemanjiomlarda iki önemli gelişme devresi vardır.
- Büyüme (proliferasyon ) devresi
- Gerileme (regresyon) devresi
Büyüme ve gerileme devreleri ilk bir yıldan sonra arka arkaya gelişir. Bu gelişim devreleri çocukluk çağı hemanjiomlarının en çarpıcı özelliğidir. Hızlı büyüme devresinin ardından hemanjiom bir süre ilerlemesi durmuş gibi görünür ve çocukla aynı oranda büyür. Bu genellikle 6-10. ayda ortaya çıkar. Gerilemenin ilk bulgusu kırmızı rengin solarak soluk pembe renk almasıdır. Bu değişim 5 yaşlarına kadar devam eder. Gerilemeden sonra deride hafif çukurluk (atrofi) görülür. Klinik olarak hemanjiomların % 50 sinin 5 yaştan önce, % 70 nin 7 yaşından önce tam olarak gerilemeye uğradığı saptanmıştır. Geri kalanı ise en geç 10-12 yaşına kadar tamamen geriliyebilirler veya olduğu gibi kalırlar. Ancak bu kurala uymayıp gerileme devresine girmeyen olgular da vardır.
ŞARAP LEKESI (Port-Wine Stain – PWS)
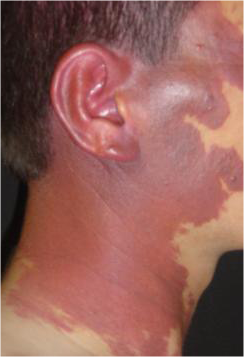
Resim 2 ; Şarap lekesi (Port-Wine Stain – PWS)
Deri içindeki kılcal arterial damarsal yapıların (intradermal kapiller) anormal gelişmeleridir. Şarap lekeleri doğumda da mevcuttur çocuk büyüdükçe renklerde koyulaşma eğilimindedir. Gerileme göstermeyip tüm yaşam boyunca aynı özellikte kalırlar. Yenidoğanda görülme sıklığı % 0.3 dür. Bazen öteki malformasyonlarla birlikte sıklıkla da Sturge-Weber Sendromuyla birlikte görülür. PWS kadın/erkekte eşit olarak ortaya çıkar. Derideki renk bozukluğu yani kırmızı leke genellikle doğumda vardır ve yeni doğan derisindeki normal kırmızılık (eritem) nedeniyle gözden kaçabileceği gibi anemi nedeniyle daha belirgin hale gelir. Vücudun her yerinde görülebileceği gibi baş boyun bölgesinde olguların % 45’i trigeminal sinirin üç duyusal dalından birinde sınırlı olup, tersine % 55 olguda lezyon orta hattı geçer ve bilateral yerleşim gösterir.
PWS lezyonu düz ve iyi sınırlı bir lezyon olup çocukla birlikte büyüme eğilimindedir. Rengi çocuk ağladığında, yüksek ateşli olduğunda, heyacanlandığında yada sıcak ortamlarda soluk pembeden kırmızıya dönüşür. Bu pembe renk çocuk ergenlik dönemine girerken de koyulaşır ve orta yaşlarda kızıl bir renk alır. Yaşla birlikte PWS yüzeyi nodüler (karnıbahar görünümü) bir hal alır. PWS üzerinde genellikle piyojenik granülom gelişir. Bu özellikle intraoral lezyonlarda belirgindir. Her çocukta PWS boyutu, renk ve kalitesi ayrı ayrıdır. Bir diğerine benzemez. PWS diğer organ ve bölgelerdeki vasküler anomalilerle sendromik olarak birlikte görülebilir.
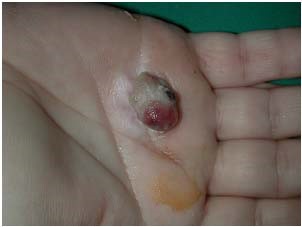
Resim 3 ; Piyojenik granülom
Piyojenik granülom her yaş gurubunda birden bire ortaya çıkar. Dudaklar, ağız içi, dil, burun boşluğu yanaklar, göz kapakları, el ve ayaklar sıklıkla yerleşim alanıdır. Nadiren büyüklükleri 1 cm yi geçer. Çoğu piyojenik granülomada travma öyküsü yoktur. En sık bulgu kanama yapmalarıdır. Piyojenik granülomada nadiren ülserasyon izlenir. Tedavisi genellikle lazerdir.
VENÖZ MALFORMASYONLAR (VM)
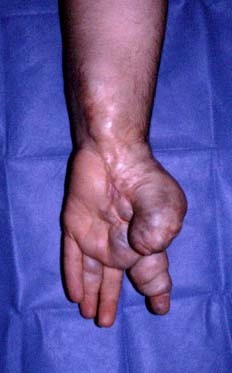
Resim 4: El ve önkolda Venöz Malformasyon
Venöz malformasyonlar yapısal özellikleri ile kolay tanınan venüllerin gelişim anomalileridir. Görülme sıklığı % 1-4 doğum oranındadır.
Genelde iskelet anomalileri, cilt lezyonları kapiller ve dermovasküler lezyonlar birlikte görülürler. Malformasyonun derecesi basit mavi bir lekeden, yaygın venöz göllenme veya genişlemelerin oluşturduğu venöz keseciklere veya kitlelere kadar değişebilir. Bazen bu lezyonlara arteriyel anomaliler eşlik edebilir.
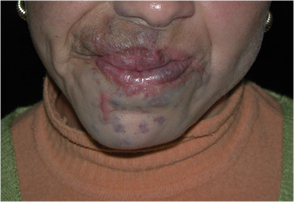
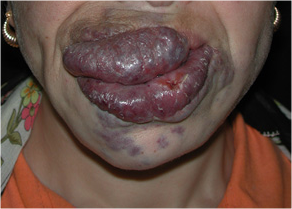
Resim 5 : Dudaklarda VM ve lazer ile tedavi edilmiş hali
Venöz malformasyonlar yumuşak olup, bastırıldığında küçülen, baskı kaldırıldığında ise eski haline dönen ve pulsasyon (kalp atımı hissi) alınmayan yapılardır. VM çocukla birlikte büyürler ve müdahale edilmedikçe büyümelerine devam ederler. Venöz anomaliler üstteki deri tutulmaksızın kemik, iskelet kası içinde de yerleşebilir. Kemikler de en sık çene kemiği, kaslarda ise çiğneme, uyluk ve bacak kaslarında görülürler. Doğumsal olmayan ve yaşlılarda çok sık görülen VM ise yüzeyel varikozlar yani Varisler dir.
- Lenfatik Malformasyonlar
Lenfatik malformasyonlar çocukla birlikte yavaş büyüme hızı olan ve lenfatik sistemin anomalileridir. Genelde venöz yapılarlarla beraber bulunurlar. Bu nedenle bunlara “lenfatikovenöz malformasyon’’ veya “venolenfatik malformasyon” terimlerini kullanmak daha doğrudur.
Lenfatik sistem deri, deri altı, fascia altında yer alır. Lenfatik sistem dermiste alt deri tabakasında 3 ayrı pleksus seviyesinde bulunurlar.
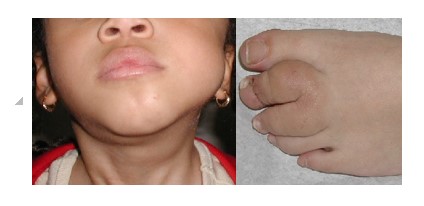
Resim 6; Yüzde ve ayakta LM
Lenfatik Malformasyonlarda Tedavi
Cerrahi Tedavi:
*İyi sınırlı ve yüzeyel olgularda geniş cerrahi yapılır.
*Büyük, sınırları belli olayan olgular da çok dikkatli kısmi ve aralıklı cerrahi çıkarım uygulanır.
Laser Tedavisi:
LM içi su dolu (kistik yapı) karekterinde olması nedeniyle CO2 ve Nd: YAG laser kullanılır. Ancak CO2 laser uygulama zorluğu nedeniyle kitlenin derinliğine ulaşma zorluğu vardır.
Benim geliştirdiğim ve uyguladığım yöntemde fiberoptik bir uzantı ile kitle içine girip daha derin dokuları etkilemek mümkün olmaktadır. Bu yöntemle long Pulse Nd; YAG lazer kullanmaktayım. Sonuçları da oldukça yüz güldürücü olmaktadır. Bu uygulama ile daha az kan kaybı ile derin intredermal vasküler yapılar ve LM aşırı termakoagulasyon sonucu hacimlerini kaybederler böylece LM kitlesi küçülür.
Lazer yöntemi ile hacmi küçülen ve kan damar sayılarında azalma ve kaybolma sağlandıktan sonra geride kalan fibrotik yapılar küçük cerrahi uygulamalarla tedavi edilirler.
HEMANJIOMLARDA TEDAVİ
- I) Kesin Tedavi Edilmesi Gerekli olanlar
1-Yaşam tehdit edici yerleşimler: Çocuklarda tedavi edilmediği zaman ölüme yol açabilecek anatomik yerleşimli olgularda ve sendromlarda
2-Komplikasyonlar: Sürekli kanayan ve durudurulamayan kanamalarda, üzeri yara ve enfeksiyona neden olanlarda
3-Fonksiyon Bozukluğuna yol açanlar; Çocuklarda görmeyi engelleyen göz kapağı ve göz etrafındaki olgularda, burun ve boğaz içi veya dışında yerleşen yeme içme ve solunum fonksiyonlarını etkileyen olgularda, İşitme fonksiyonunu engelleyen kulak içi ve kulak dışı etrafında yerleşmiş olan hemanjiom olgularında.
II) Sosyal Açıdan Tedavi Gerekenler
Yaşamsal ve fonksiyonel açıdan önemli bir sorun oluşturmayan hemanjiom olguları aile, çevrede sosyal olarak olumsuz etkilendiği bir gerçektir. Çocuk büyüdükçe yüz bölgesindeki hemanjiom nedeniyle hem aynaya baktığında hem de çevredeki çocukların hakaret, alay etmeleri ve dalga geçmeleri, etraf aile, komşu ve toplumun meraklı ve acıklı bakışları neticesinde psikolojik olarak olumsuz etkilenmektedir. Bu psikolojik baskı ve tacizlerin sonucunda tedavi edilme zorunluluğu vardır.
HEMANJİOMLARDA TEDAVİ SEÇENEKLERİ
Hemanjiom ve damarsal malformasyonlarda tedavi kriterleri olgulara ve kişiye göre değişiklik göstermektedir. Bunları iki ayrı ana grupta toplayabiliriz.
1.Girişimsel olmayan (Non-İnvaziv) Tedaviler
* Tıbbi – Medikal tedaviler : Bazı ilaçların kullanımı (Kortizon sistemik veya lezyon içi), Interferon alfa-2a, kemoterapik ilaçlar, Dideral. Timoptic gibi)
* Sklerozan ilaçlar
- Girişimsel (İnvaziv ) Tedaviler
* Selektif embolizasyon)
*Cerrahi Eksizyon
*Laser Fotokoagulasyon
*Kombine tedavi
1.Girişimsel olmayan (Non-İnvaziv) Tedaviler
*Tıbbi – Medikal Tedaviler; Medikal tedavi ilaç / ilaçlar kullanarak hemanjiom boyutunda küçülme ve tedavi etmeyi amaçlar. Tıbbi tedavide günümüzde tercih edilen ilaçlar arasında kortizon (kortikosteroidler), İnterferon (interferon alfa-2a), Kemoterapi ilaçları (vinkristin, siklofosfamid v.b)ve Beta blokerler (propranolol, timoptol) yer almaktadır.
Kortizon tedavisi;
Sistemik kortizon (kortikosteroidler) medikal tedavide genellikle ilk tercih edilen ajanlardır. Başarı oranı %78-89 arasında olmasına rağmen, %36 gibi yüksek oranda rekürrens oranına sahip olması ve ciddi yan etkileri kullanımını sınırlamaktadır. Sadece seçilmiş olgularda dikkatli, ilgi ve bilgi eşliğinde yapılması gereken uygulamadır. Bu uygulama sadece ve sadece hemanjiomlar konusunda deneyimi olan uzman hekimler tarafından yapılması şarttır. Kortizonların hemanjiomlarda gerilemeyi nasıl başlattığına ait kesin bir bilgi henüz yoktur.
Kortizon tedavisi iki şekilde uygulanır
- a) Oral (ağız yolu) Sistemik uygulama
- b) Lezyon içi (intralezyonel) local uygulama
*Ağız yolu ile Sistemik Kortizon tedavisi; Prednizolon 2-3 hafta boyunca 2-3 mg/kg/gün dozunda oral olarak uygulanır. Duyarlı bir olguda yanıt 7-10 gün içinde ortaya çıkar. Lezyon yumuşar, beyazlaşır, ve küçülür. Eğer tedaviye yanıt alınmıyorsa doz 1 mg/kg/ gün’e düşürülür ve bellirli bir süre sonra da uzmanı tarafından sonlandırılmalıdır. Alternatif tedavi uygulaması olarak ilk tedavinin sonlandırılmasını takiben 4-6 haftalık bir dinlenme peryodundan sonra doz tekrarı yapılabilir. Yinelenen kürler için karar yaş, lokalizasyon ve lezyonun başlangıç yanıtına göre verilebilir. Hemanjiom gerileme devresine girdikten sonra steroid tedavisinin bir anlamı yoktur. Büyüme devresindeki lezyonlarda dozun düşürülmesini takiben yeni bir büyüme devresi başlayabilir. Bu durumda 1 mg / kg/ gün dozunda 2-3 haftalık tedavi uygulanmalıdır.
Yüksek dozların kullanılması oldukça tehlikelir. Çok dikkat edilmesi gerekir. Kısa süreli düşük doz prednizolon uygulamasında komplikasyon oldukça azdır. Tedavi uygulanan bebeklerde iştah azalması ve büyümede duraklama görülebilir. Hastalarda geçici fasyal ödem gelişebilir. Hidrokortizon uygulaması sonucu yenidoğanda T-hücre fonksiyonlarında depresyon ve immünolojik anomalileri bildiren yayınlar mevcuttur. Prednison kullanılan yenidoğanlar otitis media, pnömoni, ve sepsis açısından yüksek risk altında olabilir. Bu nedenle hemanjiomda regresyon oluşturan en düşük doz en kısa sürede verilmelidir.
*Lezyon içi kortikosteroid Uygulaması:
1978 de Mazzola önermiş, 4 yıl sonra Kushner periorbital alan ve gözkapağında kullanım ile popüler etmiştir. Bende bu uygulama ile çok iyi sonuçlar almış ve bu uygulamayı halen yapan bir Plastik Cerrahım.
Lezyon içi kortikosteroid (İntralezyonel steroid- ILS), uygulanmasında, bazı olgularda adrenal supresyon tarif edilmesine rağmen, genelde sistemik steroid etkisi olmadığından bu etki söz konusu değildir. ILS uygulanan alanda subkutan atrofi (doku küçülmesi) gözlenmektedir. Bu da zaten tedavide amaçlanan ana hedeftir.
Kortizona yanıtsız kalan hastalarda ise alternatif olarak Kemoterapik ilaçlar (vinkristin, interferon ve siklofosfamid) kullanılabilir, ancak bunlarında etkileri tartışmalı olup, potansiyel toksisiteleri en büyük sorundur
Dideral Kullanımı; Son zamanlarda kullanımı oldukça artan ve sadece infantile hemangioma olgularına değil hemen hemen her hemanjiomlu ve vasküler malformasyonlu hastaya gelişi güzel kullanılan DİDERAL (Propranol) ve TİMOPTİC (timonol) popüler bir hale getirilmiştir.
Dideral 2008 yılında obstrüktif kardiyomyopati nedeni ile oral propranolol tedavisi alan nazal hemanjiomlu bir bebeğin, hemanjiomunun küçüldüğünün tesadüfen fark edilmesiyle, oral propranolol kullanımı da infantil hemanjiom tedavisinde kullanılmaya başlanmıştır. Timoptic (timonol) ise göz içi basıncı düşürmede (glokomda) kullanılan ilaçtır. Her iki ilaç (Propranolol ve Timoptic) Beta bloker olup kalp çalışması ve ritmi üzerine etkilidir. Özellikle 6 aydan küçük bebeklerde hipotansiyon, bronkokonstrüksiyon, (nefes darlığı) bradikardi (nabız düşüklüğü), hipotansiyon, hipoglisemi (şeker düşüklüğü), kardiyak performansta azalma ve erken kardiyak yetmezlik gibi ciddi sorunlara yol açabilen ve hipotansiyona bağlı komplikasyonlara (böbrek yetmezlıği. Beyinin az kanlanmasına bağlı olarak bayılma ve epileptik atak ve konvülsiyonlar ) yol açabilecek ilaçlardır. Bu nedenle bu ilaçlar birçok klinikte çocuk kardiyologları tarafından çeşitli ciddi izlem ve gözlem protokolleriyle yakından izlenmektedir.
Normalde bir yıla kadar beklenildiğinde kendiliğinden gerileyecek olan infantil hemanjiom (İH) olgularına bu ilaç gelişi güzel verilmektedir. Ayrıca bu ilaçların çocuklarda kullanımlarının uzun süredeki komplikasyonlarının neler olduğunu gösteren çalışmalar henüz literature girmemiştir. Bu ilaçların kullanımlarından sonraki dönemlerde (5,10,15 yıl gibi) çocuklarda oluşturdukları yan etki ve sistemik problemlerin neler olacağı da merak konusudur.
*Sklerozan ajanlar: Bu amaçla ergot alkaloidleri, tannik asit, karbonik asit, Fe perklorit, % 95 alkol, kinin hidroklorit, ethamolin, Na tetradesil sülfat, sıcak su, hipertonik salin, hypertonik glikoz, % 5 lik Na morrhuate gibi bir çok madde kullanılmıştır. Alınan sonuçlarda kesin bir hemfikirlilik yoktur.
İnvaziv Tedavi
*Cerrahi Eksizyon: Öncelikli olarak sınırlı kullanımı olup, laser tedavisi sonrasında gerilemeye uğrayarak cerrahiye uygun hale getirilen olgularda kitlenin çıkarılması şeklinde yapılır. Bu sürede genelde okul öncesi 4-5 yaşlarda olmaktadır.
*Selektif embolizasyon: Konjestif kalp yetmezliklerine yol açan K.C ve diğer organ hemangiomlarının, daha önceki kortizon ve lazer tedavilerine cevap vermiyen baş, boyun ve cilt bölgesindeki yüksek kan akımına sahip damarsal lezyonlarda oldukça etkili bir yöntemdir. Bu uygulama radyolog, plastik cerrah ve anestezist işbirliği ile multidisipliner ekip anlayışı içinde tam teşekküllü hastahanelerde uygulanabilen bir yöntemdir. 2 haftalık steroid tedavisine cevapsız kalan baş boyun ve organ lezyonlarında embolizasyona başlanabilir. Bu uygulamanında enfarktüs, felç, Akciğer embolisi ve sepsis (yaygın enfeksiyon) gibi komplikasyonları vardır.
*Laser Fotokoagulasyon: Damarsal Anomaliler için özel olarak üretilmiş Laser cihaz ışınları kandaki hemoglobin (Hb) pigmenti tarafından emilen ışınlardır. Hb tarafından emilen laser ışığı Hb nin aşırı ısınmasına ve Hb nin parçalanmasına neden olur. Böylece Hb nin içinde barındıran damarsal anomaliler fotokoagulasyona yani küçülmeye uğrarlar. Bu amaçla Flashlamp-pumped pulsed dye laser-FPPDL, Argon laser, Potasyum Titaniyl Phosphat – KTP lazer ve Nd YAG lazer olarak kullanılmaktadır.
Laser ile Hemangioma tedavi Endikasyonları:
*Büyüme eğiliminde olan ve diğer tedavilere cevap vermiyen hemangioma ve damarsal lezyonlarda
*Steroid tedavisine yanıt alınamayan ve hızlı büyüme potansiyeline sahip olan hemangioma ve damarsal anomalilerde
*Burun, göz kapağı, kulak, ağız içi ,dudaklar ve solunumu zorlaştıran, boyun üstü ve çevresindeki fonksiyonel, kozmetik ve duyusal alanlardaki damarsal anomalilerde
*Gerilemeye ve küçülmeye uğramış, ancak tam olarak geçmemiş kalıntı halindeki damarsal lezyonlarda.
Lazer Uygulama Yöntemleri
*Lezyon üstü uygulama; Kitlesel yapı oluşturmayan genelde düz ve kabarık olmayan hemanjiom, venöz ve vasküler malformasyonlarda (şarap lekeleri gibi) lezyonun üst kısmına yani deri yüzeyine lazer ışınlarının uygulanması tekniğidir. Her lezyonun kendine has yapı özellikleri olduğundan her hasta kendi içinde değerlendirilir ve lazer dozları ona göre ayarlanarak uygulanır. Uygulamadan önce lezyon üzerine ağrı kesici krem ve pomatlar sürülür. Böylece ağrı duyma hissi azaltılır. Uygulama esnasında da lazer uygulanacak cilt yüzeyine soğuk uygulanması (soğuk hava veya soğuk jel) yapılır. Böylece hastanın rahatsızlık duyması hafifletilir. Küçük çocuklarda ise bu uygulama hafif sedasyon altında yapılır.
*Lezyon içi uygulama: Kitlesel yapı oluşturan ve deri yüzeyinden kabarık olan hemanjiomlar, venöz ve vasküler malformasyonlarda (infaltil hemanjiomalar gibi) lezyon üstü uygulamalar lezyonun iç kısımlarına pek etki edemezler. Daha derin dokuları etkilemek için; özel yaptırılmış fiberoptik uzantı kullanılır. Fiberoptik uzantı vasküler anomalinin içine sokulur. Ve lazer ışığı kitlenin daha derinliklerine ulaştırılır. Böylece lazer ışını kitle içinde daha etkin olur.
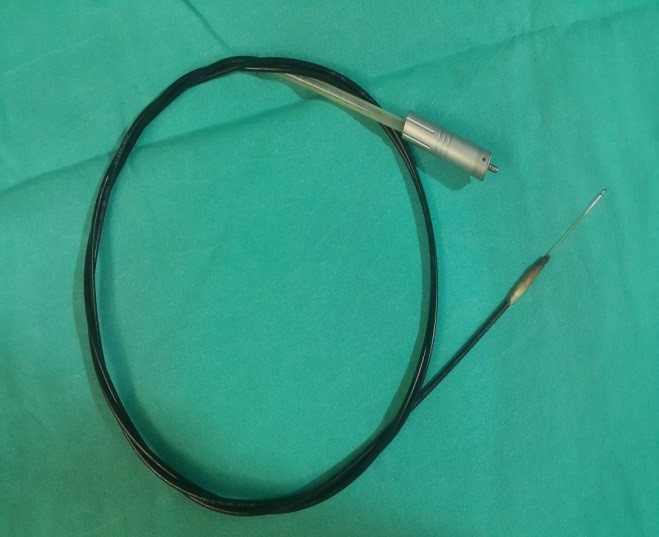
Resim 7; Lezyon içi lazer kullanımında kullanılan fiberoptik lazer uygulama aleti
*Lezyon içi ve üstü uygulama
Bazı özellikli hemanjiom, venöz ve vasküler anomalilerde hem lezyon üstü hemde lezyoniçi uygulamalar aynı anda yapılır.
*Kombine tedavi
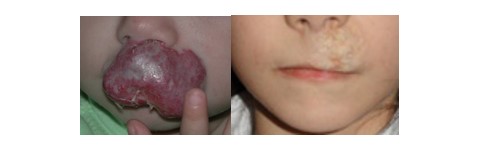
Resim 8: Üst dudak Hemanjiomlu bir hastanın kombine yöntemle tedavi edilmiş hali
Hastada hayati tehlike potansiyeli olan ve agresif seyreden hemanjiom, venöz ve vasküler malformasyonlarda hem büyüme hızını düşürmek, hem de hayati tehlikeyi ortadan kaldırmak ve aynı zamanda da lezyon tedavisini yapmak için yukarıda saydığımız tedavilerden bir veya bir kaçını (kortizon +lazer, lazer + cerrahi gibi) birlikte uygulamak olasıdır.
VARİS ve TEDAVİLERİ
Bacaklarda görülen 3 mm.’den büyük damarlara VARIS denilmektedir. Kalbe kan pompalanmasını sağlayan toplar damarlarda küçük kapakçıklar (valfler) bulunur. Ancak bazı insanlarda, özellikle de hamile kadınlar, aşırı kilolu insanlarda ve sürekli ayakta çalışmak zorunda olan kişilerde bu kapakçıkların bir bölümü çalışamaz hale gelirler. Bu da kanın doğrudan aşağıya hücum edip damarların genişlemesine neden olur.
Sürekli sabit bir şekilde aynı yerde ayakta durmayı gerektiren öğretmenlik, berberlik, garsonluk, sekreterlik vb. gibi meslek grupları bireylerin bacaklarında varis oluşmasını ve hızlı ilerlemesini tetikler.
Damarlarda deformasyon sonrası kronik gerilime sebebiyet veren; bacaklarda şişkinlik, yorgunluk ve ağrıyla birlikte karşımıza çıkan varis hastalığı tedavi süreci geciktikçe kendini ikincil hastalıklar adını verdiğimiz ileri safhalara taşır. Başlangıçta küçük kılcal damarlardaki mavi-yeşil renkteki damar genişlemelerinin, ileri safhalarda kahverengi renge dönüşüp varis ülserlerine neden olabilirler.
VARİS ŞİKAYETLERİ;
– Akşam bacak ağrıları.
– Bacaklarda estetik olmayan görüntü ve etek giyememe
– Gece kramp ve ağrıları
– Ayak bileklerindeki şişlikler.
– Açılan yaralarda kapanmama.
VARİS ÇEŞİTLERİ
Varisler 4 tipde görülür;
Tip I Telenjektazi; (damar çatlaması, kılcal damarlar) 0.1-1mm genişliğinde parlak kırmızı, cilde yakın yerleşimli, ele gelmeyen damarlar
Tip II venülektazi; cilt yüzeyine uzanan 1-3mm genişliğinde parlak kırmızı kılcal damarları besleyen mavi-morumsu, cilde yakın yerleşimli, ele gelmeyen damarlar.
Tip III retiküler venler; 3-4mm genişliğinde mavi, morumsu, daha derin yerleşimli, ele gelmeyen damarlar.
Tip IV Varis;, cilt altındaki 4 mm’den büyük görünür tüm damarlara verilen isimdir. Büyük ve küçük safen toplar damarlarda görülen tipine trunkal, diğerlerine non-trunkal varisler denilir.
Korunma yöntemleri:
- Seyahat, oturma gibi baldır kas pompasının çalışmadığı durumlarda eksersizler ve kompresyon çoraplarıyla kan hareketinin sağlanması.
- Düzenli eksersiz yapmak (özellikle yüzme, aerobik, koşu, yürüyüş bantları vb.)
- Bacakları kalp seviyesinden yukarı kaldırarak bacak kan dolaşımına yardımcı olmak.
- Aşırı sıcaktan ( hamam, sauna vb) sakınmak.
- Gebelik sırasında eksersiz ve özel olarak tasarlanmış varis çoraplarını kullanmak.
- Sağlığınız için aşırı kilolardan, sigara, alkol ve düzensiz hayat şeklinden uzak kalmak.
- Bacakların üst kısmını sıkan giysiler giymemek.
- Basınç ölçümü yapılmış varis çorabınızı doktorunuzun tavsiyelerine uygun olarak kullanmak
VARİS TANI KONMASI:
Varisli hastalarda renkli Doppler ultrasound kullanılarak Hastalığın gelişmesinde önemli rolü olan femoral ve popliteal junctionda (kavşak) bulunan kapakçıkların ayrıntılı olarak incelenmesi yapılır,
VARİSLİ DAMARIN TİPİNE GÖRE TEDAVİ SEÇENEKLERİ:
Hastaların çoğunda değişik tipte varisli damar aynı anda bulunduğundan, tedavi planlanması sırasında damar tipine göre farklı tedavi yöntemleri bir arada kullanılır. Varisli damar tipine göre uygulanan tedavi yöntemleri:
Tip I-II kılcal damarlar; lazer , mikrosclerotherapy
Tip III retiküler venler; sclerotherapy, hook flebektomi.
Tip IV varis; Cerrahi, olarak damarların bağlanması veya çıkarılması, hook flebektomi, köpük ile sclerotherapy, Sclerotherapy, radyofrekans, endovenous lazerdir.
Lazer ile Varis tedavisi: Lazer teknolojisi, ışığın değişik dalga boylarında gösterdiği farklılıklardan yararlanarak istenilen doku derinliğinde ısı enerjisine dönüşmesine dayanır. Lazer enerjisinin kılcal damarların tedavisinde kullanılmasının temelini, kırmızı renkte oksijen taşıyan hücreler tarafından ışığın emilerek ısıya dönüşmesi oluşturur. Ortaya çıkan ısı damar içinde pıhtı oluşmasına ve böylece damarın tıkanarak küçülmesine dolayısıyla kaybolmasına neden olur. Lazer merkezimizde, Tip I Telenjektazi veTip II venülektazi lezyonları lazer uygulaması ile kalıcı olarak tedavi edilmektedir.
